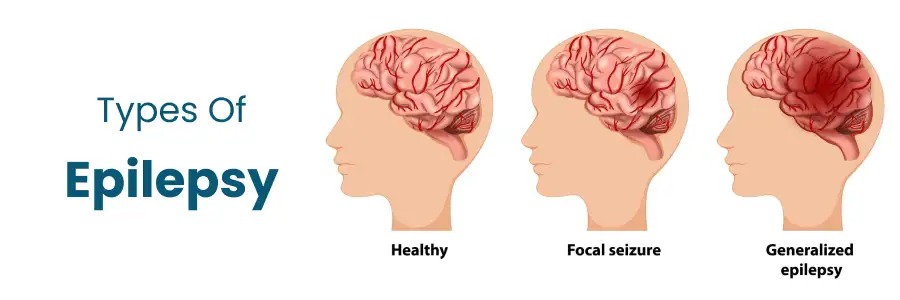
برخلاف تصور عموم، صرع یک بیماری واحد با علت مشخص نیست، بلکه طیف وسیعی از اختلالات مختلف وجود دارند که همگی میتوانند منجر به بروز صرع شوند. آگاهی از این عوامل در پیشگیری، تشخیص و درمان بهموقع نقشی اساسی دارد. در ادامه، همه این عوامل را مرور خواهیم کرد، هرچند در حدود نیمی از مبتلایان علت اصلی همچنان ناشناخته میماند.
به طور کلی، میتوان علل صرع را به چند دسته اصلی تقسیم کرد:
1) علل ژنتیکی
2) علل ساختاری (آسیبهای مغزی)
3) بیماریهای متابولیک
4) علل عفونی
5) علل خودایمنی
6) علل ناشناخته (ایدیوپاتیک)
گاهی ممکن است بروز صرع نتیجه تأثیر همزمان چند عامل باشد. به عنوان مثال، یک فرد ممکن است دارای زمینه ژنتیکی در ابتلا به صرع باشد اما درنهایت بر اثر ضربه و آسیب به مغز دچار صرع و تشنجهای مکرر شود.
1. علل ژنتیکی
یکی از مهمترین دلایل بروز صرع، زمینههای ژنتیکی است. در برخی افراد، اختلال بهطور کامل ارثی است و از همان بدو تولد همراهشان بوده است. در این حالت، جهش یا تغییر در ژنها عملکرد گیرندههای عصبی را دگرگون میکند و باعث تخلیه ناگهانی و نابهنجار سیگنالهای الکتریکی در مغز میشود.
صرع ژنتیکی معمولاً از دوران کودکی آغاز میشود و ممکن است در خانواده سابقه موارد مشابه وجود داشته باشد. بهعنوان نمونه، صرع رولاندیک (Benign Rolandic Epilepsy) که غالباً در کودکان رخ میدهد، اغلب با افزایش سن خودبهخود بهبود پیدا میکند. سندرم دراوت (Dravet Syndrome)، صرع ابسنس (Absence Epilepsy) و صرع میوکلونیک نوجوانان (Juvenile Myoclonic Epilepsy) از دیگر مثالهای صرعهایی هستند که منشأ ژنتیکی دارند.
2. آسیبها و اختلالات ساختاری مغزی
آسیب به بافت مغز یکی از مهمترین عوامل اکتسابی صرع است. این آسیبها میتوانند در دوران جنینی، هنگام تولد یا در طول زندگی رخ دهند. برخی از مهمترین علل ساختاری عبارتند از:
- اختلالات تکامل مغزی: برخی افراد به دلیل مشکلات تکاملی در دوران جنینی دچار ناهنجاریهایی در قشر مغز میشوند (مانند دیسپلازی کورتیکال)، که میتواند عامل اصلی صرع باشد.
- آسیبهای زمان تولد: خونریزی مغزی جنینی، زایمان طولانی یا وزن کم نوزاد هنگام تولد که باعث کمبود اکسیژن میشود، میتواند به بافت مغز آسیب برساند و بعدها زمینه صرع را فراهم کند.
- ضربههای مغزی: تصادف، سقوط یا هر ضربه شدید به سر ممکن است به جمجمه و بافت مغز صدمه بزند. احتمال صرع به محل و شدت ضربه بستگی دارد؛ به عنوان مثال آسیب در لوب گیجگاهی (temporal) با احتمال بیشتری منتهی به بروز صرع خواهد شد.
- تومورهای مغزی: تومورهای مغزی (اعم از خوشخیم یا بدخیم) میتوانند با فشار بر بافت مغز یا تغییر ساختار آن، عامل حملات تشنجی در صرع باشند.
- سکته مغزی: یکی از شایعترین دلایل صرع در بزرگسالان و سالمندان، سکته مغزی است. به دنبال کاهش خونرسانی به مغز که موجب تخریب بخشی از سلولهای عصبی میشود و زمینه فعالیت الکتریکی غیرطبیعی را فراهم میکند، ممکن است صرع ایجاد شود.
3. بیماریهای متابولیک
برخی اختلالات متابولیک، بهویژه در نوزادی و کودکی، میتوانند زمینهساز بروز صرع باشند. مهمترین نمونهها عبارتاند از:
افت قند خون: کاهش ناگهانی و چشمگیر قند خون میتواند به تشنجهای پیدرپی بینجامد.
اختلال در متابولیسم الکترولیتها: کاهش یا افزایش شدید سدیم، کلسیم یا منیزیم در خون میتواند موجب فعالیت غیرطبیعی مغز و در نتیجه بروز تشنج گردد.
اختلال در متابولیسم چربیها: برخی بیماریهای متابولیک مانند بیماری تایساکس که یک بیماری ارثی است، میتوانند عملکرد طبیعی مغز را مختل کنند و زمینهساز صرع باشند.
۴. علل عفونی بهویژه عفونتهای سیستم عصبی
برخی عفونتها، بهویژه آنهایی که دستگاه عصبی را درگیر میکنند، از عوامل شناختهشده بروز صرع هستند:
- مننژیت: التهاب پردههای مغز که معمولاً با تب، سفتی گردن، سردرد و درنهایت تشنج همراه است.
- انسفالیت: التهاب بافت فعال مغز که میتواند باعث بروز آسیب جدی به سلولهای عصبی شود.
- نوروسیستیسرکوزیس: عفونت انگلی شایعی در کشورهای در حال توسعه که با جایگیری لاروهای کرم در مغز، یکی از دلایل مهم تشنج و صرع بهشمار میرود.
- عفونتهای دوران بارداری : طبق پژوهشها ابتلا به عفونتهای TORCH (توکسوپلاسموز، سرخجه، سیاتومگاولوویروس، هرپس، هپاتیت،HIV ، سفلیس و ...) در زمان بارداری، بهخصوص اگر در حین زایمان به جنین منتقل شود، احتمال ابتلا به صرع را افزایش میدهد.
ناگفته نماند که استعداد ژنتیکی هر فرد نیز ممکن است بر شدت یا احتمال بروز صرع پس از این عفونتها تأثیر بگذارد.
۵. اختلالات خودایمنی
در برخی موارد، ممکن است سیستم ایمنی بدن به بافتهای مغزی حمله کند و باعث التهاب و اختلال در عملکرد سلولهای عصبی شود. این وضعیت صرع خودایمنی نام دارد که گاهی همراه با سایر علائم عصبی مانند اختلالات حافظه، تغییرات خلقی و اختلالات حرکتی بروز میکند. تشخیص این حالت معمولاً نیاز به بررسیهای آزمایشگاهی برای شناسایی آنتیبادیها و تصویربرداری دقیق برای بررسی تغییرات ساختاری و التهاب در بافتهای مغزی و همچنین نوار مغزی برای ثبت فعالیت الکتریکی آن دارد.
۶. علل ناشناخته (ایدیوپاتیک)
با وجود پیشرفتهای چشمگیر پزشکی، در حدود نیمی از مبتلایان هنوز علت روشنی برای صرع پیدا نمیشود؛ به این حالت «صرع ایدیوپاتیک» میگویند. احتمال میرود عوامل ژنتیکی پنهان یا اختلالات بسیار ظریف در ساختار مغز در بروز این نوع صرع نقش داشته باشند.
References:
1. https://www.epilepsy.com/
2. https://epilepsysociety.org.uk/
3. Uptodate 2025/ Epilepsia
4. Adams and Victor's Principles of Neurology, 12th Edition, Chapter 15
5. Aminoff's Neurology and General Medicine, Seizures and General Medical Disorders